Inleiding.
Op 20 december 2016 ging de eerste aflevering van “Dokters vs Internet” de lucht in. In dit televisieprogramma krijgt een groep “gewone mensen” en een groep doktoren een lijst met symptomen. Ze strijden in spelvorm tegen elkaar om zo snel mogelijk een diagnose te stellen. De “gewone mensen” zoeken de symptomen op het internet, de doktoren gebruiken uiteraard hun eigen kennis. Wat hier opvallend aan is, is dat de “gewone mensen” het regelmatig winnen van de doktoren. Staat alle kennis van doktoren dan niet gewoon op het internet? Kun je je symptomen dan niet beter zoeken op het internet? Zijn huisartsen niet gewoon lopende encyclopedieën? Zijn huisartsen overbodig?
Kortom: Zal technologie ooit de taken van een huisarts overnemen?
En: Is het een positieve ontwikkeling dat steeds meer mensen medische informatie op internet opzoeken?
Steeds meer medische informatie wordt gezocht via het internet. De opkomst van deze zogenaamde symptomencheckers brengt verschillende gevolgen met zich mee. Symptomencheckers zijn programma’s die via internet een computergestuurd algoritme gebruiken om patiënten te helpen met zelfdiagnose.
Mensen gebruiken steeds vaker online symptomencheckers voor zelfdiagnostiek. De grootste gezondheidsdatabank in Engeland, NHS Choices, geeft aan meer dan 15 miljoen paginabezoeken per maand te krijgen (Semigran et al., 2015). Meer dan een derde van de volwassenen in de Verenigde staten geeft aan regelmatig het internet te gebruiken voor zelfdiagnostiek. Dit geldt ook bij dringende kwalen zoals pijn op de borst.
Maar zijn deze symptomencheckers wel betrouwbaar? Het is en blijft gewoon een robot die je vertelt wat er mis is met je lichaam. Zullen deze symptomencheckers een hoop geld gaan besparen? Wat voor effecten heeft de technologisering op de medische wereld? Hoe ondervinden doktoren deze effecten? Is er een verschil in de mening van jongere en oudere doktoren? Dit onderzoek is erop gericht om deze vragen te beantwoorden.
Inleidende enquête
Om te inventariseren hoeveel symptomen er nou op het internet opgezocht worden hebben we een inleidende enquête opgesteld. In deze enquête zijn een aantal scenario’s van bepaalde symptomen onder ogen gebracht. Deze symptomen zijn opgesteld van mild naar ernstig. Zo begonnen we met het volgende scenario: “U begint te braken maar voelt zich niet misselijk. Wat doet u?”
De ondervraagden hadden keuze uit vier opties:
- Ik bel met de huisarts voor een afspraak.
- Ik zoek op het internet wat het kan zijn.
- Ik wacht het nog eventjes af.
- Anders, namelijk...
De ondervraagden zijn onderverdeeld in vijf leeftijdscategorieën:
- 13-15
- 16-19
- 20-24
- 25-39
- 40-60
In het volgende diagram ziet u een staafdiagram waarbij de leeftijdscategorieën op de horizontale as staan. Op de verticale as staat het percentage van de ondervraagden dat gekozen heeft om de symptomen op te zoeken op internet.
In het diagram is een duidelijke trendlijn te zien. Hieruit kan geconcludeerd worden dat jongeren sneller het internet afstruinen op zoek naar wat er mis is met ze.
Enquêteonderzoek CBS
Ook het Centraal Bureau voor de Statistiek heeft een enquêteonderzoek gepubliceerd over het opzoeken van medische informatie op internet door Nederlanders. In het onderstaande diagram is in het lichtblauw het percentage Nederlanders boven de 12 jaar weergegeven dat aangeeft wel eens medische informatie op het internet te zoeken. In het donkerblauw is het percentage Nederlanders boven de 12 jaar weergegeven dat via internet een afspraak met de huisarts maakt. De donkerblauwe gegevens zijn in dit onderzoek dus niet van toepassing.
Dus, buiten het feit dat jongeren meer medische informatie op het internet zoeken dan ouderen, wordt er ook elk jaar steeds meer naar gezocht. in 2018 gaf zo’n twee derde van de ondervraagde Nederlanders boven de 12 jaar aan wel eens medische informatie op te zoeken.Ook heeft het CBS informatie vanuit het buitenland verzameld. Bij dit onderzoek werd gekeken naar hoeveel procent van de bevolking tussen de 16 en 74 jaar medische informatie op internet opzoekt. In het onderstaande diagram zijn de Europese landen op volgorde gezet van het hoogste percentage naar het laagste percentage.
Wat natuurlijk meteen opvalt is dat Nederland het hoogste percentage van de bevolking heeft dat medische informatie op internet opzoekt. Zo’n 1,5 keer zo veel als het gemiddelde van de Europese Unie. De vraag is natuurlijk of dit wel een positief fenomeen is. Is het goed dat er zo veel verschillende medische informatie op internet beschikbaar is? En is het goed dat patiënten dit opzoeken?
Onderzoekshypothese
Technologie zal de komende decennia flink groeien. Hierdoor zal een deel van de diagnostiek gedaan kunnen worden door technische innovaties. Ook in triage zal technologie een flinke doorslag gaan maken. Echter, is het menselijk contact van een huisarts niet weg te denken wanneer er iets mis is met de gezondheid van een patiënt. Patiënten kunnen namelijk erg angstig worden wanneer een kwaaltje optreedt. Artificial Intelligence zal deze angst niet zo makkelijk weg nemen als een huisarts, waar menselijk contact plaatsvindt.
Wat zijn symptomencheckers?
Een symptomenchecker gebruikt bepaalde algoritmische methodes om gebruikers via internet een reeks vragen te stellen over hun symptomen. Deze symptomencheckers betstaan met de bedoeling patienten informatie te geven over hun symptomen en een voorspelling te doen van hun diagnose. Bedrijven als WebMD.com, Gezondheidsplein.nl en Moetiknaardedokter.nl hebben hun eigen symptomenchecker online staan. De meeste symptomencheckers zijn te vinden op hun eigen website, echter zijn sommige symptomencheckers ook te vinden als apps voor op smartphones.
Symptomencheckers hebben twee hoofdfuncties (Semigran et al., 2015):
- Allereerst kunnen symptomencheckers patiënten helpen met zelfdiagnose. Dit houdt in dat de patiënt zijn of haar klachten invoert waarna er een automatische diagnose wordt gesteld. Hierdoor komen patiënten te weten wat er waarschijnlijk met ze aan de hand is en in welke mate hun symptomen overeenkomen met het kwaal. Een goed voorbeeld hiervan is de symptomenchecker van WebMD.com
- Ook kan een symptomenchecker functioneren als triage verpleegkundige. Een triage verpleegkundige is de eerste verpleegkundige die een patiënt tegenkomt bij binnenkomst op de eerste hulp. Een triage verpleegkundige beoordeelt de ernst van de klachten. Symptomencheckers die werken als triage hebben dus niet als doel om te vertellen wat er aan de hand is met je. Bij deze checkers is het doel niet om een diagnose te krijgen en te zien wat er mis is. Bij symptomencheckers voor triage is dus als resultaat alleen te zien of het een noodgeval is, of dat u misschien gewoon naar de dokter moet. Een goed voorbeeld hiervan is de symptomenchecker van Moetiknaardedokter.nl
Casus symptomenchecker
In de volgende casus wordt duidelijk hoe een symptomenchecker nu precies werkt voor de consument. We nemen een kijkje bij de symptomenchecker van WebMD.com.
De casus gaat over een jongeman van 18. Hij heeft erg veel buikpijn. Hij heeft constant een stekende pijn rechtsonder in zijn buik. Van deze buikpijn wordt hij erg misselijk en moet hij braken. Hij gaat op de symptomenchecker van WebMD.com kijken wat het kan zijn.
Allereerst krijgt de jongen een disclaimer te zien. In deze disclaimer staat dat deze app de gebruiker nuttige informatie geeft, maar dat het niet gebruikt mag worden ter vervanging van professionele medische hulp. De app geeft aan dat als de gebruiker verwacht dat het een noodgeval is, hij of zij direct een dokter of zelfs 112 moet bellen.
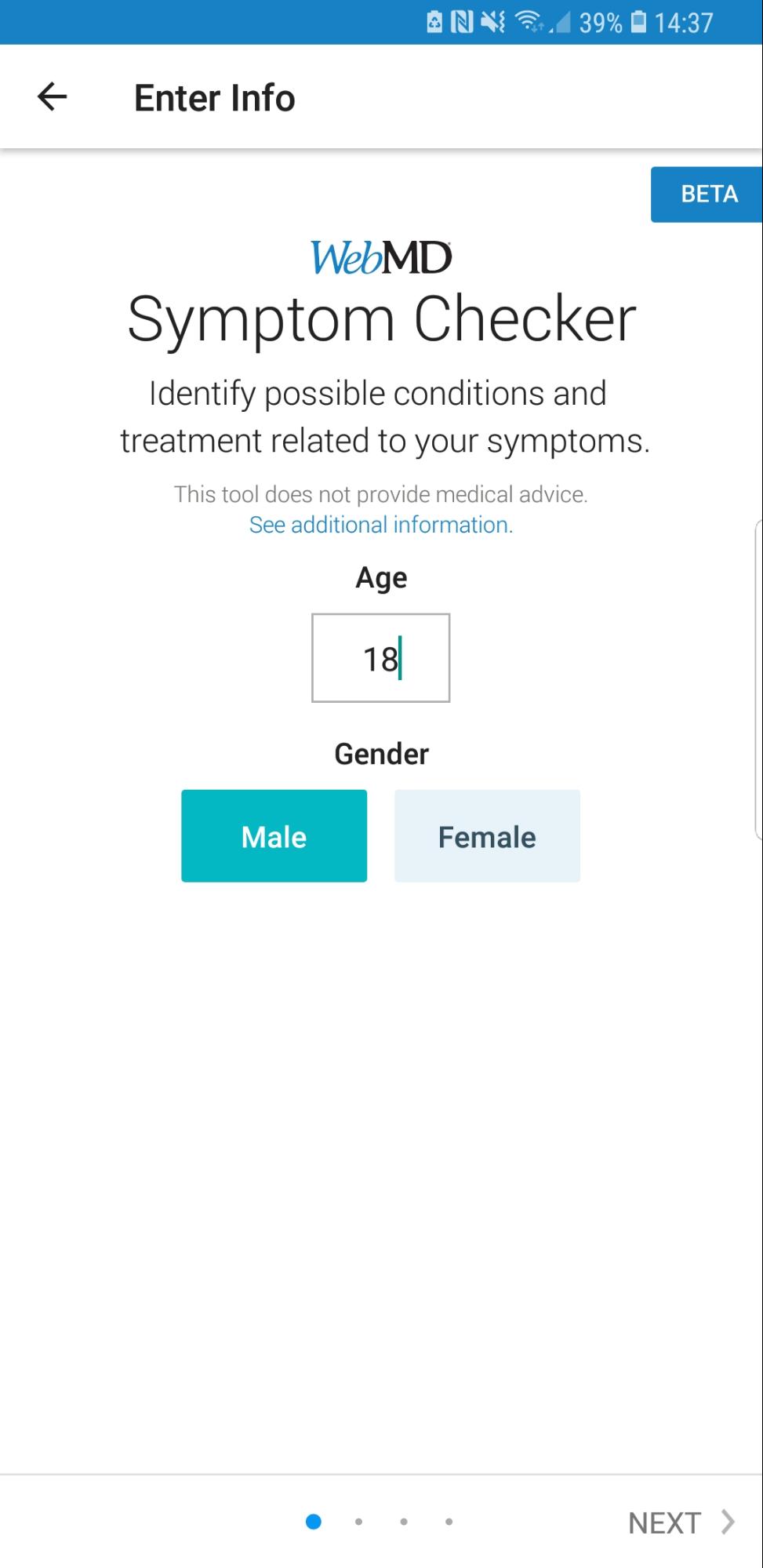
Hierna wordt door de checker als eerste gevraagd naar de leeftijd en het geslacht van de gebruiker. Dit gebeurd omdat sommige kwalen bijvoorbeeld meer voorkomen bij ouderen, of omdat sommige kwalen bijvoorbeeld maar bij één geslacht voorkomen. De jongen vult hier uiteraard “18” en “Man” in.
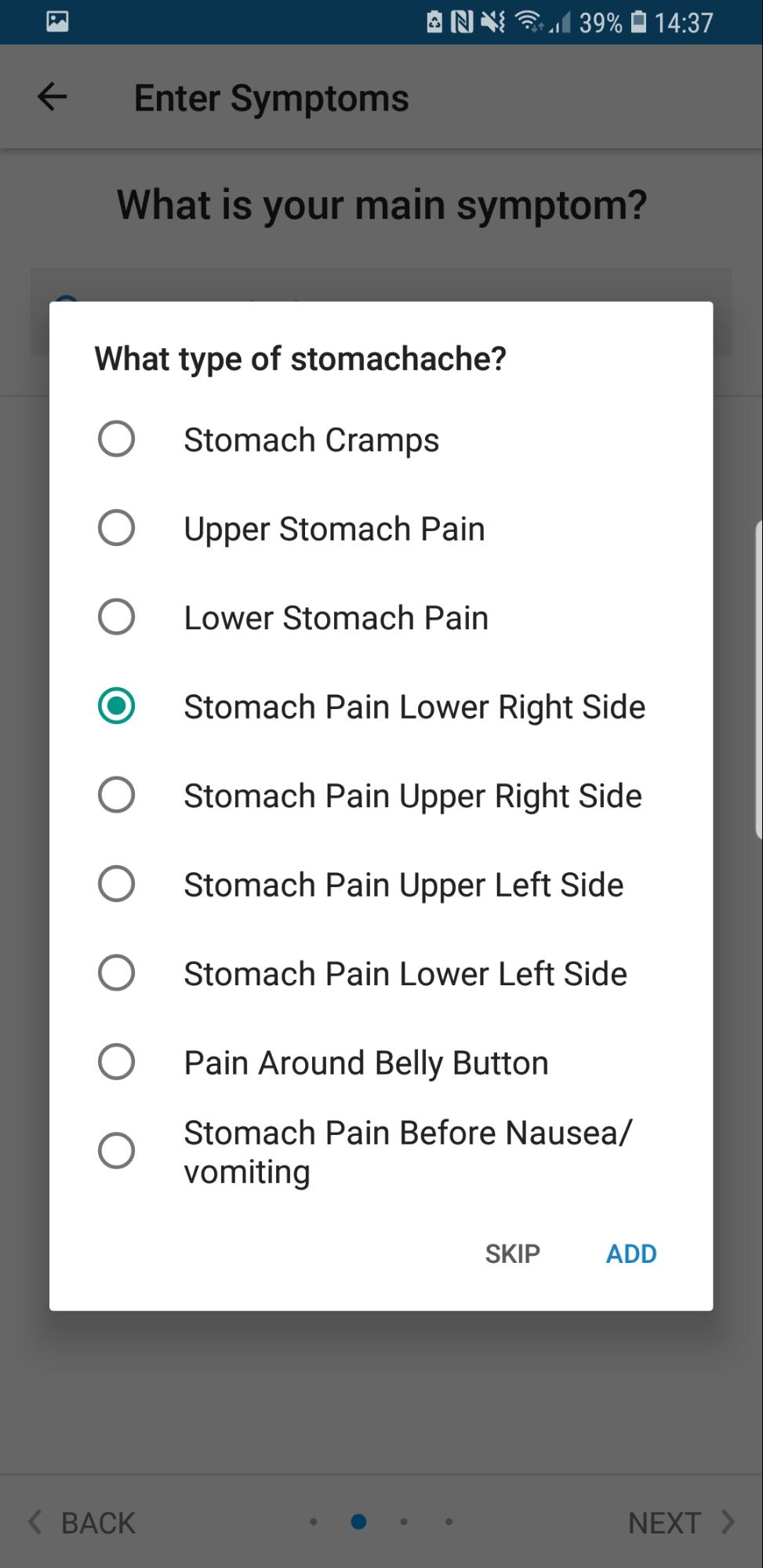
Na het invullen van de leeftijd en het geslacht wordt er direct gevraagd naar het hoofdsymptoom. In deze casus is dat de stekende buikpijn. Nadat de jongeman invult dat hij een stekende buikpijn ervaart, wordt direct gevraagd waar de buikpijn zich bevindt. In dit geval vullen we “Stomach Pain Lower Right Side” in. Uiteraard wordt hiernaar gevraagd omdat er bovenin de buik andere organen zitten dan onderaan in de buik. Pijn bovenaan in de buik kan bijvoorbeeld wijzen op galstenen, terwijl pijn in de onderbuik kan wijzen naar een blaasontsteking.
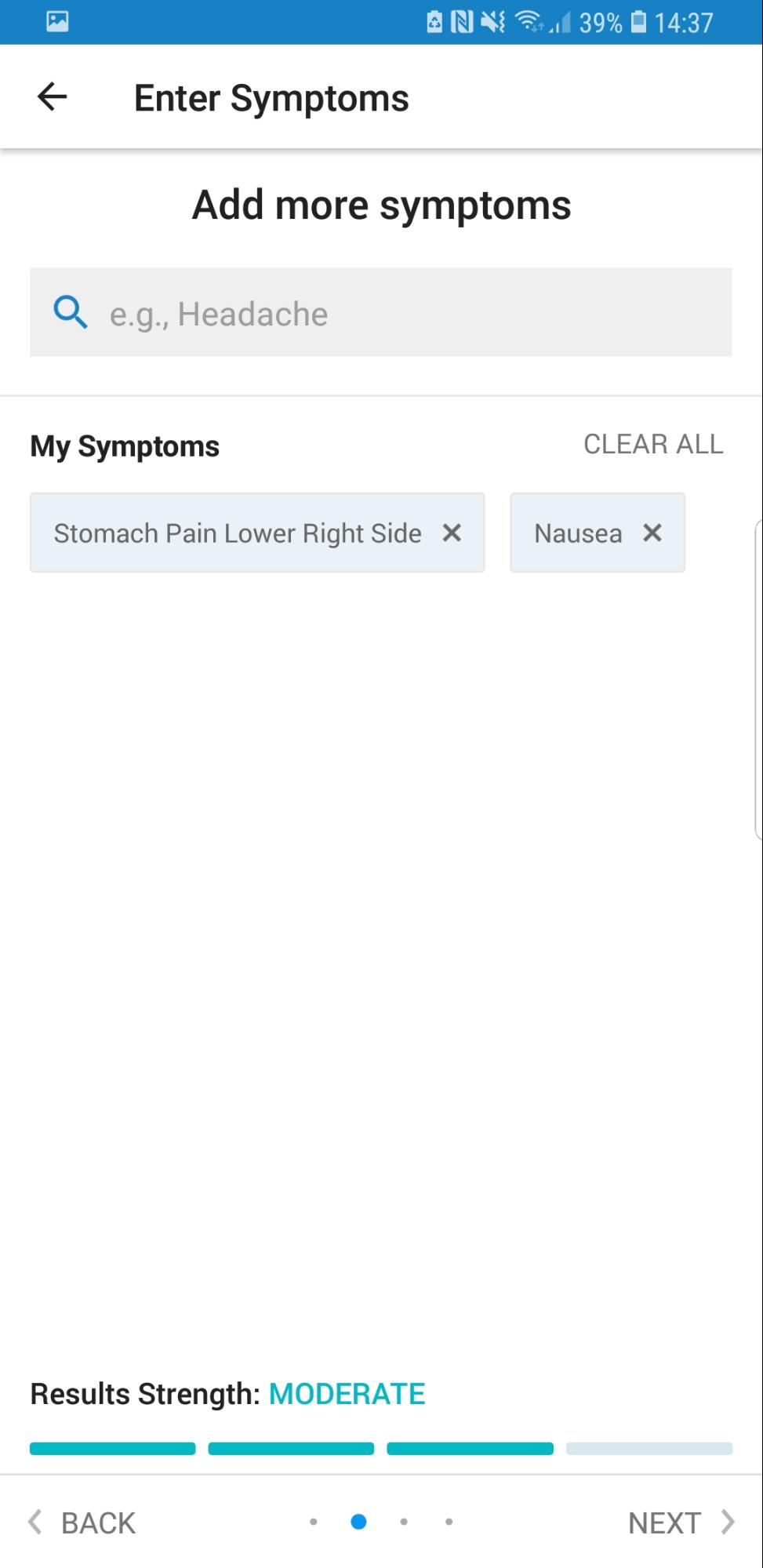
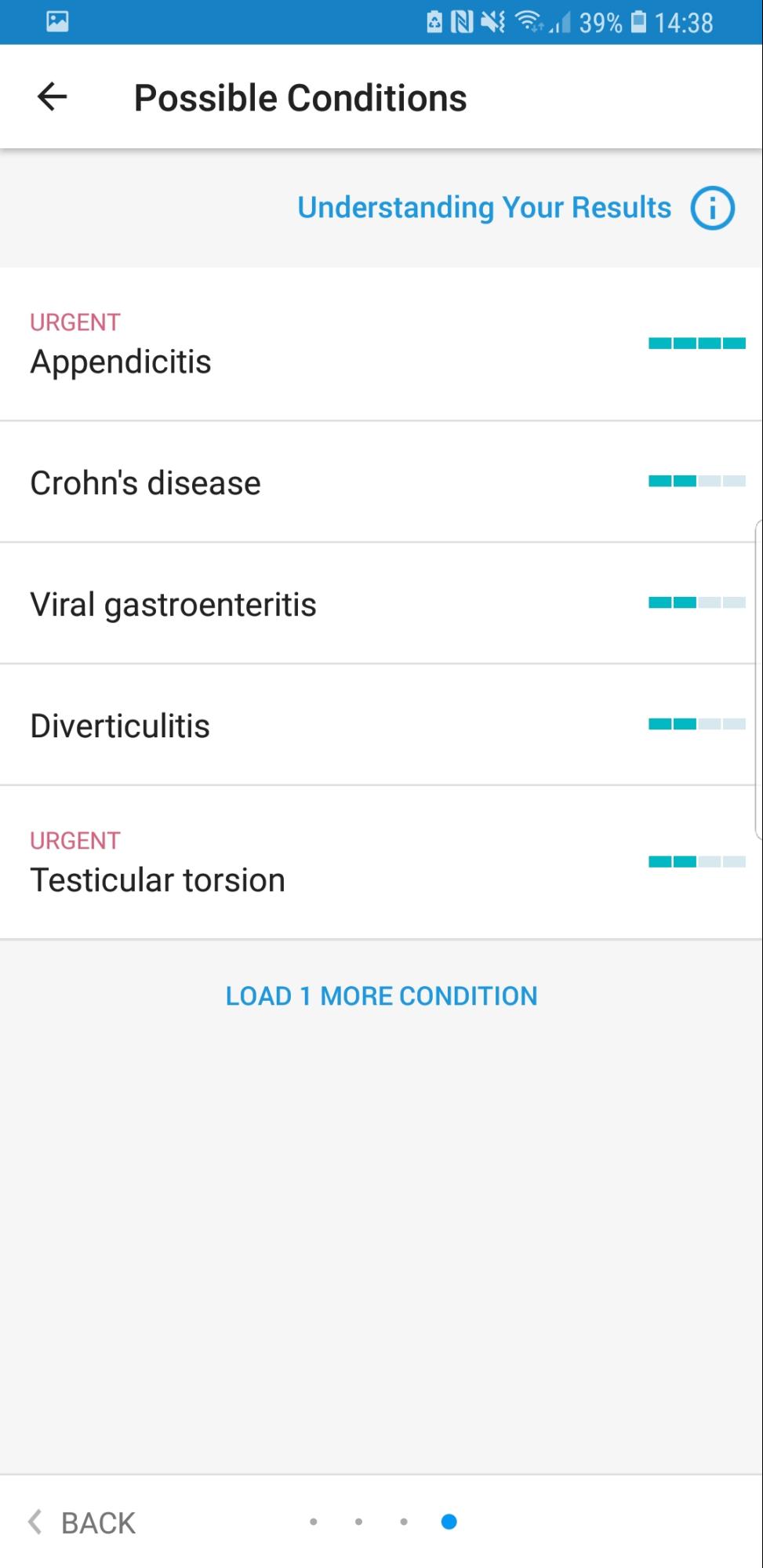
De jongeman had ook last van misselijkheid en braken. Deze kan nu ook worden toegevoegd als “Nausea” zoals hiernaast weergegeven. Onderaan het scherm is een blauwe balk te zien met hier boven: “Results Strength”. Deze balk geeft aan hoe sterk de symptomen neigen naar een bepaalde diagnose. Aangezien in deze casus drie van de vier balkjes gevuld zijn neigen deze symptomen redelijk sterk naar een bepaalde diagnose.
Hierna is de diagnose te zien. bovenaan de lijst staat Appendicitis met een volle blauwe balk er achter. Hiermee geeft de app aan dat het hoogstwaarschijnlijk Appendicitis is, ook wel bekend als blindedarmontsteking. Ook staat er “URGENT” bij, waarmee wordt bedoeld dat het ernstig is. De andere kwalen die aan worden gegeven hebben allemaal een half gevulde blauwe balk. Deze zijn dus niet zo erg van toepassing.
Wanneer er op Appendicitis wordt geklikt komt er meteen bovenaan in beeld een groot, rood tekstvak. Er staat heel duidelijk dat Appendicitis een medisch noodgeval is. Dit zou aangeven dat de jongeman in kwestie direct naar de huisarts of zelfs naar het ziekenhuis moet gaan. Een stuk naar onder staat ook wat uitleg over Appendicitis. Er staat bijvoorbeeld aangegeven dat wanneer Appendicitis niet snel behandeld wordt, de appendix waarschijnlijk zal scheuren. Hierna zal de infectie zich verspreiden over de onderbuik.
Analyse Casus
Allereerst komt er dus een disclaimer in beeld met daarin de mededeling dat de gegeven informatie niet gebruikt kan worden als medisch advies. Dit klinkt als een schone zaak. Echter komt dan de vraag op waar deze symptomenchecker dan wel voor bedoeld is.
Wanneer aangegeven wordt dat buikpijn van toepassing is, wordt er gevraagd waar in de buik de pijn zit. Deze vraag wijst op branching logic. Dit omdat deze vraag aan elke patiënt wordt gevraagd, ongeacht eerdere ingevoerde symptomen.
Aangezien hierna zelf andere symptomen toegevoegd kunnen worden wordt er ook bayesian inference gebruikt. Dit is te zien omdat vooraf ingevoerde informatie wordt gecombineerd met nieuwe informatie om uiteindelijk tot een diagnose te komen.
De vraag is nog steeds of een symptomenchecker netto wel voordelen heeft. Nadat de symptomenchecker is doorlopen is een goed overzicht beschikbaar over wat het zou kunnen zijn wat je dwars zit. Echter is in dit geval - en veel andere gevallen - de kans wel groot dat de patiënt schrikt van de ernst van de kwaal. Te horen krijgen dat het een medisch noodgeval is en dat de appendix waarschijnlijk zal scheuren is niet niks.
Hoe stelt een symptomenchecker een diagnose?
De symptomencheckers kunnen gebruik maken van verschillende algoritmes om de diagnose te stellen. Twee veel gebruikte methodes zijn : bayesiaanse logica en vertakkende Logica. Deze twee methodes zijn op zichzelf al zeer praktisch toepasbaar voor zelf diagnose en triage. Maar een combinatie van de methodes is nog effectiever, zo kan er met de vertakkende logica de meeste mogelijkheden al worden uitgesloten. Vervolgens kan er via de bayesiaanse logica een kans worden bepaald voor alle overige mogelijkheden en kunnen de diagnoses op volgorde van waarschijnlijkheid worden weergegeven
bayesiaanse logica:
Bij bayesiaanse logica wordt er gebruik gemaakt van het theorema van Bayes. Hierin wordt gesteld dat de kans dat de hypothese (H) klopt onder de omstandigheden van de gebeurtenis (E), gelijk is aan de kans dat gebeurtenis (E) wordt geobserveerd mits de hypothese (H) waar is, maal de voorgaande kans dat H wordt geobserveerd gedeeld door de kans dat de gebeurtenis voorkomt.
Casus beyesiaanse logica:
Stel je voor dat je ‘s ochtends wakker wordt en je voelt je ziek maar je weet niet wat je hebt. dus je gaat naar de dokter maar die weet ook niet wat er is. na een week krijg je te horen dat je positief bent bent getest voor een ziekte die ongeveer 0,1% van de bevolking heeft. vervolgens vraag je aan de dokter hoe zeker het is dat jij de ziekte hebt. De dokter antwoordt dat de test 99% van iedereen met die ziekte correct identificeert en maar 1% van de mensen zonder de ziekte foutief identificeert. de meeste mensen zouden dan denken dat het 99% procent zeker is dat ze de ziekte hebben. maar als deze gegevens worden ingevuld in bayes theorem kom je uit op een heel andere kans: namelijk 9%.
Nu is deze kans gebaseerd op een enkel bewijs. Om een accuratere kans te krijgen wordt er gebruik gemaakt van bayesiaanse bijstelling. Dit is het principe waarin er nieuw bewijs wordt toegevoegd aan de bestaande kans volgens bayes theorem: Stel nu dat je naar een andere dokter gaat en vraagt om een second opinion, Daar weer dezelfde test laat afnemendoor een ander lab om er zeker van te zijn dat de tests onafhankelijk zijn. Ook deze test is positief voor deze ziekte. om dan te achterhalen wat de bijgestelde kans is op de ziekte wordt weer bayes theorem ingevuld. Maar deze keer wordt er bij de voorspelde kans op de ziekte de uitgerekende kans van de vorige keer ingevuld. Nu is de bijgestelde kans op het hebben van de ziekte 91% wat logisch is aangezien de kans dat beide testen het fout aangeven heel klein is.Na het positief testen op de 3e test is de kans dat je de ziekte dan ook hebt 99,9%
Analyse casus
In de casus is het resultaat van het second opinion, de nieuwe data die wordt toegevoegd aan de kansberekening. Bij symptomencheckers worden de verschillende symptomen en hun kans op voorkomen bij een bepaalde aandoening/ziekte gebruikt als nieuwe data om de voorspelling bij te stellen van vele hypotheses. De hypothese die na het bijstellen de grootste kans heeft wordt dan aangegeven als de diagnose.
Vertakkende logica
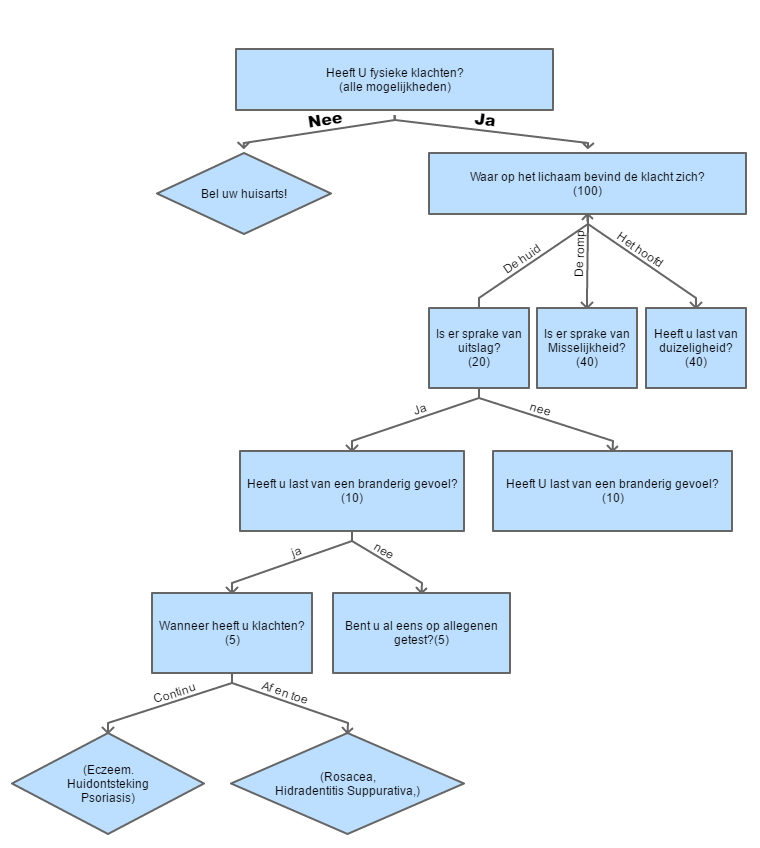
Naast bayesiaanse logica en bijstelling wordt er ook veel gebruik gemaakt van vertakkende logica. Hierbij worden er achtereenvolgens vragen gesteld over de aard van de klachten waardoor er steeds meer bekende ziektes wegvallen. Dan worden er steeds meer specifieke vragen gesteld. Dit gebeurt tot er aan het einde nog maar één of een aantal aandoeningen overblijven. Deze aandoeningen worden dan als diagnose gesteld.Hier onder is een zeer versimpeld diagram weergegeven van de toepassing van vertakkende logica binnen symptomencheckers. Tussen de haakjes zijn het aantal mogelijke aandoeningen weergegeven.
Technologische ontwikkelingen
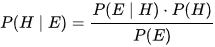
De ontwikkeling van technologie heeft ook zeker invloed op de verdere ontwikkeling van symptomencheckers en het online opzoeken van medische informatie. Zo wordt er steeds meer hardware ontwikkeld om te helpen bij de diagnostiek en triage. Denk hierbij bijvoorbeeld aan horloges die vitale functies bijhouden. Ook worden er op het gebied van software grote ontwikkelingen doorgebracht. Zo kan bijvoorbeeld de komst van Machine Learning en Deep Learning grote vooruitgangen geven in de verbetering van de online gevonden resultaten.
Machine learning
Maar wat is nou machine learning? Hoe werkt het? En hoe kan het de betrouwbaarheid van symptomencheckers verbeteren?
Machine learning wordt gedefinieerd als: “Een computerprogramma zou kunnen leren van gebeurtenis E, ten opzichte van soortgelijke taken T en prestatiemaatstaf P.” Dit komt neer op het volgende:
Een computer krijgt een bepaald doel (gebeurtenis E). Om dit doel te kunnen bereiken moeten er bepaalde variabelen precies goed uitkomen (taken T). Vervolgens worden de variabelen steeds door de computer zelf aangepast tot de computer dichter bij het doel komt. Hoe dicht de computer bij het doel komt wordt bepaald door de prestatiemaatstaf P.
Het hele proces wordt gedreven door data. Hoe meer data er binnenkomt, des te beter het resultaat zal worden.

In de situatie van het online opzoeken van medische informatie is het doel om de juiste informatie weer te geven. De prestatiemaatstaf wordt vaak uitgevoerd door mensen. Mensen geven aan of de informatie als nuttig en correct wordt ervaren. Als er een positieve reactie wordt gegeven is dat een bevestiging dat het huidige algoritme goed werkt. Bij een negatieve reactie kan het algoritme worden bijgesteld om in het vervolg wèl het juiste weer te geven.
Wat zijn de voordelen van symptomencheckers?
Symptomencheckers hebben een aantal voordelen op verschillende vakgebieden. Zo wordt er gekeken naar voordelen voor de economie, voor de patiënten zelf, en voor de huisarts. In dit hoofdstuk wordt echter nog niet gekeken naar de nadelen. Ook wordt er nog niet gekeken naar welke voordelen superieur zijn ten opzichte van hun tegenoverstaande nadeel of andersom.
Economische voordelen.
Allereerst wordt er gekeken naar de economie. Huisartsen bijvoorbeeld hebben het erg druk in de praktijk. Patiënten komen met allerhande klachten binnen. Ook met klachten die eigenlijk geen medische aandacht nodig hebben. Dit kost artsen dus eigenlijk “onnodig” tijd. Daardoor kost dit ook meer geld vanuit de overheid. Symptomencheckers zoals die van WebMD.com kunnen deze mensen vroegtijdig geruststellen om zo zorgkosten te verlagen.
Aanmoediging medische hulp
Ook kunnen symptomencheckers patiënten aanmoedigen om medische hulp te zoeken wanneer het gaat om een hulpbehoevende situatie. Dit heeft meerdere voordelen. Uiteraard redt dit levens. Patiënten met medische spoed gaan zo direct naar het ziekenhuis. Ook zorgt dit voor minder incidenten aan huis waardoor de ambulance minder vaak uit hoeft te rukken. Dit scheelt naast levens natuurlijk geld maar ook erg veel tijd.
Verlaging werkdruk.
Wanneer er wordt gekeken naar de huisarts zelf kunnen symptomencheckers ook enkele voordelen hebben. Eerder werd gezegd dat er vaak patiënten binnen komen met klachten die geen medische aandacht nodig hebben. Onder andere hierdoor krijgen huisartsen het heel erg druk. Twee derde van de huisartsen heeft namelijk veel moeite met de werkdruk. Daardoor staat ook de kwaliteit van de huisartsenzorg onder druk. (Redactie ANP, 2018) Ook heeft 70% van de huisartsen signalen van overspannenheid bij zichzelf geconstateerd. (LSJ Medisch Projectbureau, 2012) Wanneer patiënten die eigenlijk geen medische hulp nodig hebben dus thuis blijven zal werkdruk van huisartsen afnemen. Dit zorgt niet alleen voor een hogere werktevredenheid onder huisartsen, maar ook voor een groei in de kwaliteit van de zorg.
Wat zijn de nadelen van symptomencheckers?
Er wordt ook met een zeer kritische blik naar symptomencheckers gekeken. Zo wordt er vaak getwijfeld aan de betrouwbaarheid en aan de gevolgen van een foutieve diagnose of triage.
Betrouwbaarheid.
Een van de grootste nadelen is gebaseerd op de betrouwbaarheid van de symptomencheckers. Zo wordt er gemiddeld maar 34% van de tijd de juiste diagnose gesteld. En zelfs maar 58% van de tijd staat de juiste diagnose in de top 20. (Semigran et al., 2015) Deze zeer lage cijfers geven aan dat het lang niet altijd goed gaat. Als er een foutieve diagnose wordt gesteld kan het zomaar voorkomen dat de patiënten onnodig naar de huisarts gaan of zich een hoop zorgen gaan maken over iets wat eigenlijk niet nodig is.
Maar ook in de tegengestelde richting heeft dit gevolgen; wat nu als een gevaarlijke aandoening door een symptomenchecker wordt gediagnosticeerd als een kleine verkoudheid? Dan blijft de patiënt waarschijnlijk thuis en wordt er geen verder onderzoek gedaan tot het een aantal weken later nog niet ophoudt. Dan kan het vaak al te laat zijn om nog goed behandeld te kunnen worden.
Fysiek contactmoment.
Een ander groot nadeel is gebaseerd op de voordelen van een fysiek contactmoment.
Mensen hebben nu eenmaal graag menselijk contact en voelen zich veel meer vertrouwd in het bijzijn van andere mensen. Daarom is het bezoeken van een huisarts gevoelsmatig beter dan het opstellen van een zelfdiagnose of triage. Daarnaast kan een huisarts ook de patiënt zien. en ziet hij symptomen die de patiënt zelf nog niet waren opgevallen. Zoals bijvoorbeeld een bleke of verkleurde huid.
Kennis van patiënt en omgeving.
Als laatste nadeel is het ook zo dat de artsen kennis van de patiënt en de omgeving hebben en dat de symptomencheckers deze kennis niet hebben. Zo weet een huisarts van welke aandoeningen de patiënt al eerder symptomen heeft vertoond of wat er al eerder is geconstateerd. Ook heeft de huisarts vaak de hele familie als patiënt. Daardoor kan hij ook goed inschatten wat er in de familie speelt en of het misschien gerelateerd is aan de symptomen. Ook weet een symptomenchecker geen rekening te houden met de periode van het jaar en eigenschappen van de plaats waar de patiënt leeft, zo weet een huisarts het wel als er een bepaalde ziekte op dat moment heerst. Of dat het misschien door de weersomstandigheden kan zijn veroorzaakt.
Voordelen vs. Nadelen
Nu is het natuurlijk zeer belangrijk om deze voordelen tegen elkaar af te wegen. Deze afweging zal niet voor iedereen hetzelfde zijn maar wel kunnen de conflicterende argumenten tegen elkaar uitgezet worden. Dat zal duidelijk worden gemaakt in dit hoofdstuk.
Het grote voordeel van de symptomencheckers is dat ze huisartsen werk besparen door bepaalde taken over te nemen of door advies te geven of het wel echt nodig is om de huisarts te bezoeken. Het grootste nadeel zit hem in de betrouwbaarheid van deze adviezen. De adviezen die worden gegeven door een symptomenchecker kunnen letterlijk van levensbelang zijn. Zo is het een groot probleem als een ernstige aandoening door een symptomenchecker als een lichte aandoening wordt gediagnosticeerd. Dit kan er namelijk toe leiden dat de patiënt niet de moeite neemt om de huisarts op te zoeken tot het misschien te laat is. Dit kan echter ook zeker andersom werken. Ook kan het voorkomen dat een symptomenchecker mensen onnodig naar een huisarts stuurt door de situatie veel erger in te schatten dan dat het daadwerkelijk is. Dit leidt natuurlijk weer tot een grotere werkdruk bij de artsen en voldoet niet aan de functie van een symptomenchecker. Ook kan dit leiden tot onnodige zorgen en stress bij de persoon die de check heeft gedaan.
Interviews met huisartsen
In het volgende deel van het interview is gekeken naar de visie van bepaalde professionals. Om deze visies te kunnen verwerken zijn interviews afgenomen met verschillende huisartsen.

De eerste geïnterviewde huisarts is dokter van de Ven. Dokter van de Ven heeft geneeskunde gestudeerd aan de Radboud Universiteit in Nijmegen. Hierna heeft hij bij de Cardiothoracale chirurgie gewerkt in Utrecht, en bij de spoedeisende hulp in Woerden. Hij heeft daarna een huisartsenopleiding gevolgd in Utrecht en is gaan werken bij de huisartsenpraktijk in Aarle-Rixtel. Het complete interview met dokter van de Ven is toegevoegd aan het onderzoek als Bijlage 1.

Dokter Rechters is onze tweede geïnterviewde. Dokter Rechters is in 1982 begonnen aan een opleiding geneeskunde aan de Radboud Universiteit in Nijmegen. Na het afronden van deze opleiding als basisarts in 1991 heeft ze een paar jaar in een ziekenhuis gewerkt. Van 1993 tot 1995 heeft ze een huisartsenopleiding gevolgd. Inmiddels is ze dus ruim 23 jaar huisarts bij de huisartsenpraktijk in Lieshout. Het complete interview met dokter Rechters is toegevoegd aan het onderzoek als Bijlage 2.

Ook is dokter Rutten geïnterviewd. Dokter Rutten heeft in Maastricht geneeskunde gestudeerd aan Maastricht University. Hij is sinds 2014 dokter en is sinds 2017 huisarts. Hierna is hij gaan werken bij de huisartsenpraktijk in Lieshout. Tijdens het interview met dokter Rutten ondervonden wij wat problemen met de opname. Hierdoor is er helaas geen bijlage beschikbaar van dit interview.
Zoeken huisartsen ook wel eens iets op het internet op?
Huisartsen maken zeker gebruik van internet rondom het werk. Echter, is dit wel altijd andersom ten opzichte van symptomencheckers. Er wordt eerst een diagnose gesteld waarna er informatie over de gestelde diagnose kan worden opgezocht. Hierbij kan het gaan om informatie over mogelijke andere symptomen die de diagnose kunnen versterken of over een mogelijke behandeling. Dus als hulpmiddel om de moeilijke medische gedachtegang van een huisarts te vertalen naar een begrijpelijk en vaak geïllustreerd verhaal voor de patiënt, aldus dokter Rechters.

Ook wordt er veel aangegeven dat de manier waarop er gebruik gemaakt wordt van internet heel belangrijk is voor de huisartsen. Zo zoekt een huisarts nooit naar symptomen. En wordt er nooit direct op een zoekmachine zoals Google gezocht naar een medische aandoening. Als huisartsen online medische informatie raadplegen wordt dat altijd gedaan door eerst een betrouwbare bron zoals bijvoorbeeld: thuisarts.nl of huidziekte.nl te bezoeken en binnen deze bron op zoek te gaan naar extra informatie over mogelijke behandeling of naar beeldmateriaal voor uitleg aan de patiënt.
Het gebruik van internet is niet voor alle huisartsen vanzelfsprekend. Zo geeft dokter Rechters aan dat hoewel zij zelf de laatste jaren al veel gebruik maakt van internet en de daarbijbehorende technologie. Maken de huisartsen in opleiding die werkzaam zijn in de praktijk dat nog veel meer. Daarentegen geeft dokter Rutten zelfs aan dat hij nooit gebruik maakt van het internet om informatie voor zichzelf op te zoeken maar enkel en alleen om uitleg te geven richting de patiënt.
Hoe is de rol van een huisarts veranderd?
De rol van huisarts is in het algemeen niet veel veranderd, er wordt nog steeds hetzelfde werk verricht. Er worden nog steeds onderzoeken gedaan en er worden nog steeds dezelfde behandelingen uitgevoerd. Wat wel duidelijk is veranderd zijn de taken om het werk als huisarts heen. Zo zijn er nu veel digitale systemen die een huisarts ondersteunen. Hierbij kan gedacht worden aan digitale patiëntendossiers, maar ook aan systemen met gegevens van medicijnen zoals dosis en bijwerkingen. Voorheen werden deze functies vervuld door boeken. Deze veranderingen zijn zeer positief omdat het werk makkelijker vloeiender wordt. Aldus dokter Rechters.
Dokter van de Ven geeft aan dat het niet een en al positief is. Het gebeurt nu ook regelmatig dat er een patiënt binnenkomt met zijn of haar eigen diagnose. Soms is dit heel positief en kan deze diagnose worden bevestigd. Maar in de meeste gevallen moet de patiënt worden overtuigd dat het niet zo erg is als de patiënt online heeft gevonden.
Wat ook heel erg opvalt is dat Dokter van de Ven aangeeft dat het ook heel veel mogelijkheden geeft om uitleg te geven. Waar vroeger voornamelijk papierwerk werd gebruikt voor het geven van informatie is er nu altijd een website beschikbaar. Ook is het nu mogelijk om vele illustraties te gebruiken. Ook worden er nu meer herinneringen en afspraken digitaal meegegeven. Dat is handiger en zorgt voor een verlaging in papiergebruik.
Hoe merken huisartsen wanneer een patiënt het internet heeft afgestruind?
Als een patiënt online vooronderzoek heeft verricht merk je dat bijvoorbeeld aan de termen die ze gebruiken, geeft Dokter van de Ven aan. Zo geeft hij aan dat er ooit een patiënt binnenkwam die meteen aangaf dat ze erytromelalgie had. Hij geeft aan dat dat iets is wat hij eigenlijk nooit ziet. Hij heeft toen zelf een onderzoek gedaan en is op dezelfde conclusie gekomen. In dit geval heeft het vooronderzoek van de patiënt op het internet een positief effect gehad.
Maar niet iedere huisarts heeft er een even positief beeld over.
Zo zegt Dokter Rechters dat ze het helemaal niet fijn vindt als mensen binnenkomen met: “Ik weet wat ik heb en dit moet ik doen.” Omdat patiënten dan het idee hebben dat de huisarts geen onderzoek meer hoeft te doen. Dan bellen ze gewoon en vertellen ze: “ja ik heb op internet opgezocht dat ik dit heb. ” Soms willen de patiënten dat er meteen iets wordt voorgeschreven. Vaak geeft de zelfdiagnose alleen maar angst en maakt het de patiënt erg ongerust.
Hoe denken huisartsen over symptomencheckers?
Tijdens deze interviews kwam eigenlijk al snel naar boven dat symptomencheckers twee kanten hebben. Het heeft zo zijn voordelen maar ook zijn nadelen. Zo gaf dokter van de Ven een voorbeeld over een positief zichtpunt op symptomencheckers: Hij had het over patiënten met een bepaalde amyotrofische schouder neuralgie. Deze patiënten kunnen hun schouder niet volledig meer optillen. Dokter van de Ven: “Moet je voorstellen dat je je arm niet op kunt tillen en dat dat al zoveel maanden duurt. Dokters kunnen wel zeggen dat dat allemaal normaal is maar als het voor je gevoel al veel te lang duurt kan het ook een hoop erkenning geven om dezelfde informatie ook op internet terug te kunnen vinden.” Hierbij sprong dokter van de Ven direct over op de negatieve kant van dit verhaal. Het is niet altijd duidelijk wie deze informatie op het internet heeft gezet, voornamelijk op bepaalde fora. Patiënten die hun verhaal delen op fora zijn namelijk vaak patiënten bij wie het bijvoorbeeld niet goed is gegaan of die gefrustreerd zijn. Hierdoor krijgen patiënten dus verhalen te lezen waar het slecht afliep, die misschien helemaal niet van toepassing zijn op hunzelf. Dit kan voor erg veel angst zorgen.
Dokter Rechters gaf een erg mooi voorbeeld over een nadeel van symptomencheckers in de vorm van beeldspraak: “Goh ik zie hier in de tuin een dier met vier poten en een staart. Wat zou dat zijn? Dan ga je zoeken op internet en wat staat er? Heeft het dier snorharen? Ja? Verdorie, ik heb een leeuw in mijn tuin.” Dit voorbeeld slaat natuurlijk op het feit dat de uitkomst van zo’n symptomenchecker veel ernstiger kan zijn dan het in de werkelijkheid is. “De leeuw kan ook gewoon een kat zijn. En ondanks dat de kans op een leeuw in de tuin wat kleiner is dan de kans op een kat in de tuin, kan die kans op een leeuw toch voor erg veel angst zorgen.”
Dokter Rutten geeft nog een ander inzicht in symptomencheckers. Zo werd gezegd dat het opzoeken van medische informatie puur voor de patiënt zelf is. Dokter Rutten: “Zelfdiagnose is in zichzelf niet erg, zolang de patiënt er met de huisarts over praat. Wanneer mensen dan met grote zorgen laten weten wat ze hebben gevonden zorgt het voor veel geruststelling wanneer een huisarts daarop in kan spelen door te zeggen dat hij of zij daar totaal niet bang voor hoeft te zijn.” Dit verhaal werd aangevuld door aan te geven dat het voor een huisarts zelf dus heel belangrijk is om vragen te stellen als: “Waar denkt u aan?” of “Wat heeft u gevonden?”
Uit al de afgenomen interviews kwam eigenlijk naar voren dat patiëntenfora de gevaarlijkste sites zijn wanneer het gaat om het opzoeken van medische informatie. Dokter van de Ven en dokter Rechters gaven hier de reden voor: Patiënten gaan natuurlijk alleen hun ervaringen op patiëntenfora schrijven wanneer er iets fout is gegaan. Dokter Rechters gaf hier een voorbeeld bij: “Stel dat een patiënt een bepaalde bijwerking bij zijn of haar pillen heeft en wil opzoeken of deze bijwerking kan komen door de pillen. Wanneer je geen last hebt van je buik tijdens het gebruik van die pillen, ga je dat dan op internet zetten? Nee.” Patiëntenfora zijn dus erg gevaarlijk omdat er vaak alleen informatie op staat van patiënten bij wie het fout is gegaan. Patiëntenfora zorgen dus vaak voor extra veel angst over de gezondheid.
Hoe denken huisartsen dat hun rol er in de toekomst uit gaat zien?
Het aantal innovaties binnen de technologie groeit exponentieel. Zo ook medische technologie en Artificial Intelligence. Zijn de huisartsen niet bang voor hun baan?
Dokter Rutten en dokter van de Ven vertelden ons beiden hetzelfde verhaal: Ze zijn totaal niet bang voor hun baan. Het vak van een huisarts is namelijk niet zwart-wit. Een huisarts is niet alleen de hele dag bezig met het stellen van diagnoses. Ook het geruststellen van patiënten bezet een groot deel van de dag. Er komen ook regelmatig patiënten in de praktijk die gewoon even hun verhaal kwijt willen, dit kan een patiënt flink geruststellen.
Dokter van de Ven geeft aan dat hij zich niet kan voorstellen dat over bijvoorbeeld 30 jaar er een systeem bestaat dat diagnoses kan stellen en daar ook de achtergrond goed bij betrekt. Hij geeft hierbij voorbeelden als: “Nou, die familie, daar hebben er wel meer die ziekte.” of “Ja, ik snap wel dat deze patiënt daarmee zit want die buurvrouw is gisteren overvallen.” Dokter van de Ven: “Al die dingen die zo buiten de context van het medische aspect staan, gaat een computer nooit begrijpen. Dat zou in ieder geval wel knap zijn.”
Dokter Rechters vult dit aspect goed aan door te vertellen dat wanneer het gaat om symptomencheckers wel belangrijk is dat het een hulpmiddel blijft, en geen primaire diagnose. Een computersysteem mist namelijk vaak de nuances en achtergronden die huisartsen wel zien. Bijvoorbeeld bevolkingsgroepen die meer risico’s lopen, of het feit dat huisartsen weten dat er iets heerst in de buurt. Dokter Rechters zegt dus dat symptomencheckers patiënten soms best kan helpen maar dat het absoluut de huisarts niet kan vervangen.
Huisartsen zijn dus totaal niet bang voor het verliezen van hun baan aan de technologie. Wel denken ze dat hun baan voor een groot deel gaat veranderen vanwege deze technologie. Zo zegt dokter van de Ven dat hij verwacht dat patiënten binnen de komende decennia veel meer thuis kunnen gaan testen. Zo zegt hij dat het hem niks zou verbazen als mensen bepaalde nieuwe tests bij Het Kruidvat op de markt komen. Zo kan een patiënt op internet opzoeken wat hij of zij zou kunnen hebben, dan de bijpassende test in de winkel halen. Wanneer er dan bijvoorbeeld een bepaalde te hoge waarde uitkomt, weet de patiënt dat een bezoek aan de dokter ingepland moet worden. Hierdoor zullen de patiënten in de toekomst ook veel beter voorbereid langskomen.
Hierbij geeft dokter van de Ven ook nog een heel interessant voorbeeld: “Wat trouwens wel echt nieuw is, is dat mensen zelf gaan meten, bijvoorbeeld met smartwatches. Dan komen er patiënten die zeggen dat ze niet weten wat er aan de hand is maar dat de laatste twee weken hun hartslag standaard 20 bpm hoger is. Dat is natuurlijk een vraag die ik nooit beantwoord, maar dat is wel interessant want daar kun je natuurlijk wel een hoop dingen mee gaan testen. Dat is natuurlijk ook een gevolg van nieuwe technologieën.”
Interview Fam te Poel
Om een ander inzicht in de stof te krijgen is een interview met Doctor Fam te Poel afgenomen.

Fam te Poel heeft een achtergrond in cognitieve psychologie. Dit heeft ze gestudeerd in Maastricht aan Maastricht University. Hierin was cognitieve ergonomie haar afstudeerrichting. Deze richting gaat over de interactie tussen mens en technologie, “Hoe moeten producten of apparaten zo ergonomisch vormgegeven worden dat wij als mensen begrijpen hoe we die apparaten moeten gebruiken?” Hierna is ze zich gaan specialiseren in de gezondheidsvoorlichting.
Ze is gaan werken aan Maastricht University op de afdeling gezondheidsvoorlichting. Ze hield zich daar voornamelijk bezig met programma’s om mensen te doen stoppen met roken.
Hierna is ze op de Universiteit van Amsterdam terecht gekomen waar ze les is gaan geven in communicatiewetenschappen en haar promotieonderzoek is gestart.
Nu geeft ze voornamelijk les in gezondheidscommunicatie, maar ook in hoe een communicatiewetenschappelijk onderzoek wordt gemaakt.
Het interview met Doctor Fam te Poel is aan dit onderzoek toegevoegd als bijlage 3.
Het promotieonderzoek van Fam te Poel
Ze schreef een proefschrift met als hoofddoel om te achterhalen wat nou eigenlijk Cyberchondria is. Ze vertelt dat hier al wel onderzoek naar is gedaan, maar dat dit altijd cross-sectioneel onderzoek is. In dit soort onderzoek is het niet mogelijk te zoeken naar een causale relatie. Dit is namelijk alleen mogelijk met behulp van experimenten.
Haar onderzoek ging over de populaire mening over Cyberchondria: “Wanneer je heel angstig bent over je gezondheid, ga je dat sneller op het internet opzoeken. Wanneer je dan gaat zoeken word je nog banger.” Er ontstaat dus een soort cirkel met positieve terugkoppeling. Uit het onderzoek van Fam te Poel bleek juist dat dit niet het geval was. Ze kon aantonen dat als je met cyberchondria medische informatie gaat zoeken op internet, je niet angstiger wordt. Wanneer mensen zich niet zo druk maken en toch wat op internet opzoeken, worden ze wel angstiger. Ook kwam er uit dat wanneer je angstiger wordt, je niet nog meer gaat zoeken.
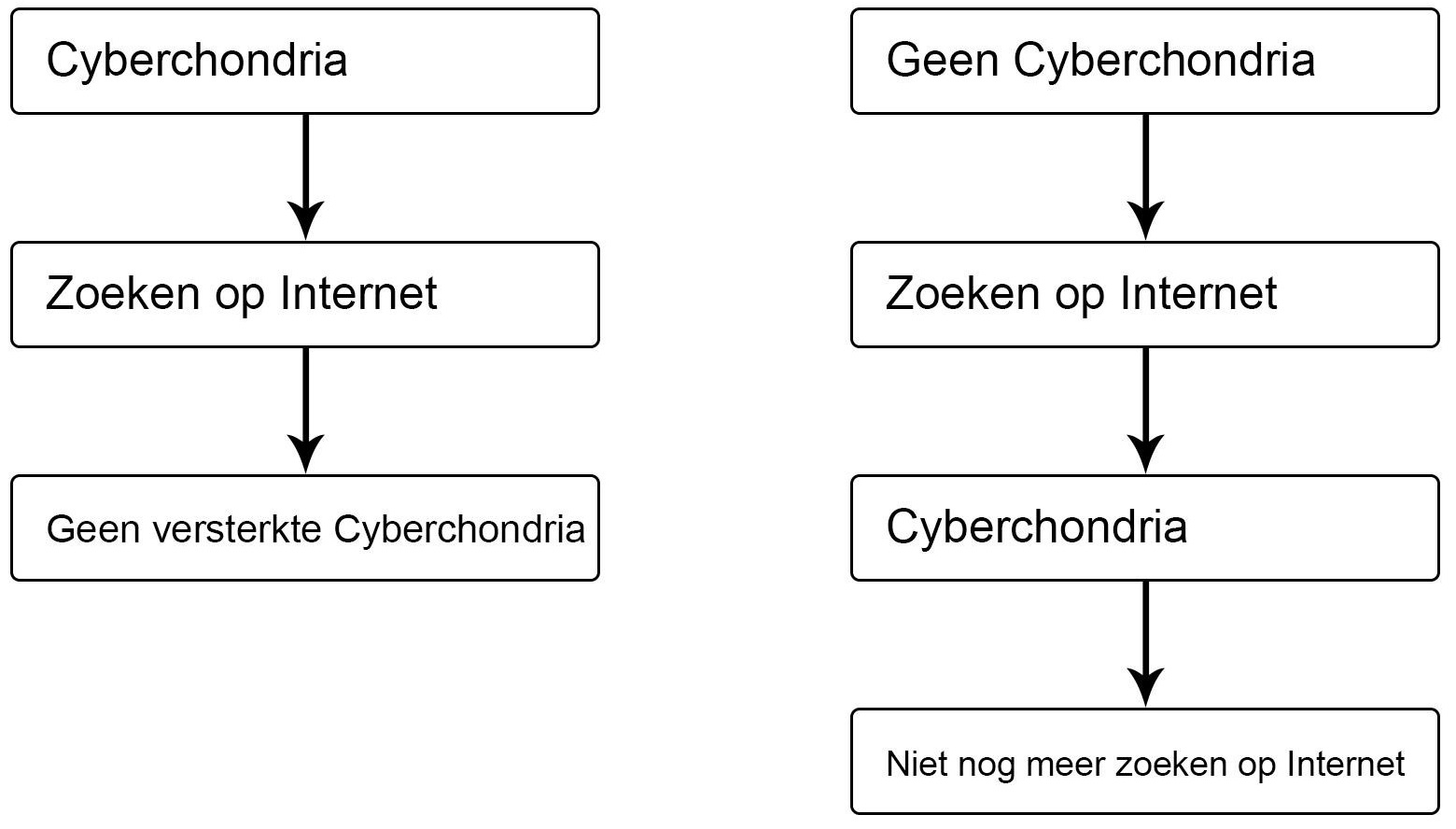
Er wordt dus onderscheid gemaakt tussen twee groepen: De mensen die niet angstig zijn enerzijds. Wanneer zij gezondheidsinformatie op internet zoeken kunnen ze angstiger worden. En de mensen die al angstig zijn anderzijds. Wanneer zij gezondheidsinformatie op internet opzoeken zorgt deze angst er niet voor dat er nog meer opgezocht wordt. Zo wordt deze groep niet nog angstiger door het internet.
Hoe denkt u over de positieve kant van symptomencheckers weergegeven in onderstaande quote van een door ons geïnterviewde huisarts?
Moet je je voorstellen dat je je arm niet op kunt tillen en dat dat al zoveel maanden duurt, dokters kunnen wel zeggen dat het normaal is, maar het kan wel geruststelling brengen om die informatie ook op internet terug te vinden
Dr. te Poel geeft aan dat ze daar wel in gelooft. Je bent na een diagnose natuurlijk op zoek naar mensen die je begrijpen, dat is vaak natuurlijk niet in je directe omgeving. We weten uit onderzoeken dus dat zo’n online forum ook voor steun kan zorgen, die steun is heel belangrijk, die helpt ook mensen in het ziekteproces. Echter, de keerzijde hiervan is dat wanneer je net gediagnosticeerd bent, en je leest vervolgens op een forum verhalen van mensen waar het alleen maar slecht afloopt, is er toch wel een grote kans om bang te worden. Daar zit dus een beetje een afweging in tussen voordeel en nadeel. Daar zit qua technologie dan bijvoorbeeld ook nog veel ruimte voor ontwikkeling en verbetering.
Een manier om deze afweging gedeeltelijk naar een kant te trekken is bijvoorbeeld om goede voorlichting te geven. Zo wordt er op veel middelbare scholen al les gegeven in mediawijsheid. Deze afweging zou ook goed een onderdeel kunnen zijn van dat lesprogramma; hoe ga je om met informatie over je gezondheid die je online zou kunnen vinden? En als je dan negatieve informatie tegenkomt, wat doe je dan? Hoe ga je daarmee om? Je kunt niet zeggen dat mensen niet online mogen gaan zoeken, dat past niet meer in deze tijd. Daarom denkt mevrouw te Poel dat de voorlichting in dezen het belangrijkste is.
Zit er een verschil tussen jongeren en ouderen mensen in het gebruik van online middelen?
Dr. te Poel geeft aan dat er zeker een verschil aanwezig is tussen de effectiviteit en het gebruik van online middelen. Zo geeft ze aan dat ouderen wel gebruik maken van online middelen maar alleen als je ze de middelen aanbiedt. Daarbij wil ze duidelijk aangeven dat het belangrijk is daar goede voorlichting over te geven. Zowel welke bronnen er gebruikt kunnen worden als hoe er omgegaan moet worden met de gevonden informatie. Daarbij gelooft ze dat de huisarts daar zelf een hele belangrijke rol speelt.
Wat denkt u over de betrouwbaarheid van de digitale bronnen?
Ook geeft ze aan dat er heel veel te winnen valt in het gebruik van de juiste bronnen. Zo is er uit een onderzoek gebleken dat het aantal consulten bij huisartsen door thuisarts.nl met 12% is afgenomen. Daaruit kan worden geconcludeerd dat thuisarts.nl wel duidelijk als nuttig wordt ervaren. Maar ook is in haar onderzoek te vinden dat er in 90% van de gevallen er direct op een zoekmachine zoals google wordt gezocht. Daarbij kom je vaak op een forum terecht wat dan misschien wel heel goed kan zijn voor steun. Maar het geeft nauwelijks een betrouwbaar advies. Daarvoor is een website zoals thuisarts.nl juist weer heel erg geschikt. Ze geeft aan dat een huisartsen actief aan hun patiënten zouden moeten vragen of ze zelf al op internet hebben gekeken. Ook geeft ze aan dat specialisten in het ziekenhuis patiënten een lijst met betrouwbare bronnen mee zouden moeten geven die van toepassing zijn op hun situatie. Want als ze bij de verkeerde bronnen terecht komen levert dat alleen maar angst op en daarmee extra consulten die weer een hoop geld kosten.
Hoe denkt u over het effect op verschillende doelgroepen. Zo hebben wij het volgende ondernomen:
Een derde van de jongeren zoekt bij symptomen nog voordat ze iets anders doen het online op. Naarmate de leeftijd stijgt neemt het aantal mensen dat het meteen online opzoekt af.
Dr. te Poel geeft aan dat ze daar geen specifiek onderzoek naar heeft gedaan naar een duidelijk verschil in leeftijd. Wel geeft ze aan dat ze heeft geconstateerd dat vrouwen, jongeren en hoogopgeleiden meer online zoeken. Daarin is er dus ook een kloof tussen hoog- en laaggeschoolde mensen. qua mate van angst is er te zien dat vrouwen iets angstiger worden. Maar waarom dit verschil er is is nog onduidelijk. Overigens geeft ze aan dat de angst maar in kleine mate toeneemt door online te zoeken. en dat het lang niet zo dramatisch effect geeft als ervan wordt verwacht.
Denkt u dat in de toekomst de diagnostiek volledig kan worden overgenomen?
Volgens Dr. te Poel is het zeker mogelijk dat in de toekomst de functie van een huisarts volledig kan worden overgenomen. Ze geeft aan dat het eigenlijk niet de vraag is of dat het kan. maar meer een vraag of dat men dat wil. Ook vertelt ze ons dat ze technologische ontwikkelingen zoals artificial intelligence misschien voldoende zijn om iets zoals “een simpele verkoudheid” te behandelen, maar dat zodra het gaat over een complexere aandoening zoals bijvoorbeeld kanker er meer komt kijken. Zoals het vertrouwen van een arts, duidelijke uitleg en vooral steun. Dat zijn allemaal dingen die een computer de patiënt niet kan geven. Zeker voor bepaalde doelgroepen is het arts-patiëntcontact veel effectiever dan de online middelen. Dus het gaat zeker mogelijk worden. Maar of men dat ook wil is een hele andere vraag.
Hoe denkt u dat de voordelen van symptomencheckers opwegen tegen de nadelen?
Dr. te Poel denkt dat een groot voordeel is dat je altijd informatie tot je beschikking hebt, deze informatie kan mensen flink geruststellen. Ook kan dit ervoor zorgen dat mensen wat minder snel naar de huisarts gaan, wat tegenwoordig nodig is aangezien de zorgkosten flink oplopen. Een groot nadeel kan zijn dat je juist banger wordt van de informatie die je vindt waardoor je juist sneller naar de dokter gaat. In dezen is die afweging dus heel erg moeilijk te maken.
Ze geeft aan wel een mogelijke oplossing te weten om mensen te beschermen in hun zoekresultaten door de algoritmes aan te passen. Google heeft deze optie ook al toegepast in de VS, in een app. Als je hier een symptoom opzoekt, krijg je eerst betrouwbare informatie die opgesteld is door artsen.
Dr. te Poel: “Als je daarover na kunt denken, en die algoritmes kunt aanpassen, zodat mensen altijd bij betrouwbare informatie terecht komen. En mensen daarin kunt voorlichten, denk ik dat we de goede kant op gaan.”
U zou nooit iemand verbieden om online te zoeken. Terwijl sommige huisartsen dat wel doet. Denkt u dat dat te maken heeft met de mediawijsheid van de arts?
“Natuurlijk kan die huisarts het beter uitleggen ” Zegt Dr. te Poel maar dat betekent niet dat internet niet gebruikt zou moeten worden. Het internet is nog steeds bruikbaar als naslagwerk of als voorbereiding op het huisartsenbezoek. Ook kan men het zo beter onthouden. Dr. te Poel geeft aan: “ Ik zeg niet dat mensen moeten zoeken, maar ik zeg niet dat ze niet mogen zoeken.” De technologie is er nou eenmaal en internet maakt het mogelijk om informatie op te zoeken op het moment dat het jou uitkomt. en niet alleen als het de arts uit komt. Er kan niet van mensen worden verwacht dat ze hier geen gebruik van maken. Dus is het beter om ze voor te lichten dan om het te verbieden. Dat kan in de moderne tijd nou eenmaal niet meer.
Conclusie
Zal technologie ooit de rol van een huisarts overnemen? Technologie zal niet de rol van een huisarts overnemen. Het probleem is dat veel mensen het werk van een huisarts erg zwart-wit zien. Hierdoor denken veel mensen dat huisartsen de hele dag bezig zijn met het stellen van diagnoses. Echter, zorgt het menselijk contact tijdens een afspraak bij de huisarts ook voor veel geruststelling. Dit is bij een symptomenchecker natuurlijk veel minder het geval. Mensen die van een symptomenchecker te horen krijgen dat er niet zo veel aan de hand is met hun gezondheid, kunnen nog erg angstig blijven over hun symptomen. Het menselijk contact van een huisarts kan deze angst flink verminderen. Ook zal een symptomenchecker in zijn diagnosestelling nooit rekening kunnen houden met de achtergrond van de patiënt. Hier worden dingen bedoeld zoals stress, angst of omgevingsfactoren. Bepaalde aspecten die zo buiten de context van het medisc
Zal technologie ooit de rol van een huisarts overnemen?
Technologie zal niet de rol van een huisarts overnemen. Het probleem is dat veel mensen het werk van een huisarts erg zwart-wit zien. Hierdoor denken veel mensen dat huisartsen de hele dag bezig zijn met het stellen van diagnoses. Echter, zorgt het menselijk contact tijdens een afspraak bij de huisarts ook voor veel geruststelling. Dit is bij een symptomenchecker natuurlijk veel minder het geval. Mensen die van een symptomenchecker te horen krijgen dat er niet zo veel aan de hand is met hun gezondheid, kunnen nog erg angstig blijven over hun symptomen. Het menselijk contact van een huisarts kan deze angst flink verminderen.
Ook zal een symptomenchecker in zijn diagnosestelling nooit rekening kunnen houden met de achtergrond van de patiënt. Hier worden dingen bedoeld zoals stress, angst of omgevingsfactoren. Bepaalde aspecten die zo buiten de context van het medische aspect staan, zal een symptomenchecker nooit meenemen in het stellen van een diagnose.
Wel zal de baan van een huisarts ten gevolgen van technologie flink veranderen. Zo kunnen patiënt veel meer zelf thuis gaan testen waardoor huisartsen in die gevallen niet meer nodig zijn. Een patiënt kan dan zelf op een betrouwbare symptomenchecker zoeken wat hij of zij zou kunnen hebben en dan vanuit die resultaten zelf een bijpassende test halen. Wanneer er dan vreemde waardes gemeten worden kan alsnog een afspraak bij de huisarts worden gemaakt. In deze verandering worden symptomencheckers dus gebruikt als hulpmiddel, niet als officiële diagnose.
Is het een positieve ontwikkeling dat steeds meer mensen medische informatie op internet opzoeken?
Het is zeker een positieve ontwikkeling dat steeds meer mensen medische informatie op internet op kunnen zoeken en dit ook doen. Echter, hierbij is goede voorlichting een pré. Veel mediawijsheid is dan ook erg cruciaal. Het is belangrijk dat er kennis aanwezig is over welke bronnen er worden gebruikt, en hoe met de medische informatie om te gaan. Zo kun je voor jezelf al snel de juiste informatie uit een internetpagina filteren wat de kans op Cyberchondria verlaagt.
Symptomencheckers zijn in opmars en in feite is dit ook een positieve ontwikkeling. Echter, moet er nog een hoop met deze symptomencheckers gebeuren voordat het in zijn totaliteit als positief kan worden ervaren. Voor nu is de betrouwbaarheid van symptomencheckers namelijk nog te laag. Met behulp van bijvoorbeeld Machine Learning kunnen symptomencheckers leren van hun vorgaande fouten om zo de betrouwbaarheid flink te verhogen. Pas na een ophoging in de betrouwbaarheid kunnen symptomencheckers ook echt gaan zorgen voor bijvoorbeeld een verlaging van de werkdruk bij huisartsen of het verlagen van de zorgkosten.
he aspect staan, zal een symptomenchecker nooit meenemen in het stellen van een diagnose. Wel zal de baan van een huisarts ten gevolgen van technologie flink veranderen. Zo kunnen patiënt veel meer zelf thuis gaan testen waardoor huisartsen in die gevallen niet meer nodig zijn. Een patiënt kan dan zelf op een betrouwbare symptomenchecker zoeken wat hij of zij zou kunnen hebben en dan vanuit die resultaten zelf een bijpassende test halen. Wanneer er dan vreemde waardes gemeten worden kan alsnog een afspraak bij de huisarts worden gemaakt. In deze verandering worden symptomencheckers dus gebruikt als hulpmiddel, niet als officiële diagnose. Is het een positieve ontwikkeling dat steeds meer mensen medische informatie op internet opzoeken? Het is zeker een positieve ontwikkeling dat steeds meer mensen medische informatie op internet op kunnen zoeken en dit ook doen. Echter, hierbij is goede voorlichting een pré. Veel mediawijsheid is dan ook erg cruciaal. Het is belangrijk dat er kennis aanwezig is over welke bronnen er worden gebruikt, en hoe met de medische informatie om te gaan. Zo kun je voor jezelf al snel de juiste informatie uit een internetpagina filteren wat de kans op Cyberchondria verlaagt. Symptomencheckers zijn in opmars en in feite is dit ook een positieve ontwikkeling. Echter, moet er nog een hoop met deze symptomencheckers gebeuren voordat het in zijn totaliteit als positief kan worden ervaren. Voor nu is de betrouwbaarheid van symptomencheckers namelijk nog te laag. Met behulp van bijvoorbeeld Machine Learning kunnen symptomencheckers leren van hun vorgaande fouten om zo de betrouwbaarheid flink te verhogen. Pas na een ophoging in de betrouwbaarheid kunnen symptomencheckers ook echt gaan zorgen voor bijvoorbeeld een verlaging van de werkdruk bij huisartsen of het verlagen van de zorgkosten.
Discussie
Uit het onderzoek is gebleken dat dat het op technologisch gebied zeker mogelijk zou kunnen gaan worden dat de rol van huisartsen wordt overgenomen. Echter is er ook geconcludeerd dat de rol van een huisarts niet zal worden overgenomen door technologie. Dit heeft te maken met het ethische aspect van een huisarts. Daarmee komt het onderzoek overeen met de publieke verwachtingen. Ook wordt er duidelijk aangegeven dat er wordt gedacht dat online medische informatie grote angst veroorzaakt. Terwijl dit volgens onderzoek maar in kleine mate gebeurd en dit niet stijgt bij mensen die al last hebben van angst.
Mogelijke vervolgonderzoeken
Het onderzoek geeft aan dat goede voorlichting over het gebruik van medische informatie van groot belang is. Echter wordt er niet gespecificeerd hoe, waar en door wie deze voorlichting gegeven zou moeten worden. Daar zou een verder onderzoek over gevoerd kunnen worden.
Ook zou er een onderzoek kunnen worden gevoerd gericht op de verschillen in de ontwikkeling van cyberchondria onder verschillende leeftijdsgroepen. Gaat het bij ouderen sneller? hebben jongeren er in mindere mate last van?
Bronnen
ANP. (2018, 15 maart). 'Twee derde huisartsen heeft moeite met werkdruk'. Geraadpleegd op 23 januari 2019, van https://www.nu.nl/gezondheid/5178296/twee-derde-huisartsen-heeft-moeite-met-werkdruk.html?redirect=1
Bayes rule. (z.d.). Geraadpleegd op 22 november 2018, van https://www.eecs.qmul.ac.uk/%7Enorman/BBNs/Bayes_rule.htm
CBS. (2019, 24 januari). Vaker online op zoek naar informatie over gezondheid. Geraadpleegd op 8 maart 2019, van https://www.cbs.nl/nl-nl/nieuws/2019/04/vaker-online-op-zoek-naar-informatie-over-gezondheid
Flohr, R. (2012). De Bayesiaanse benadering. Geraadpleegd van https://www.boomhogeronderwijs.nl/media/8/9789039527030_20070845_9789039527030_inkijkexemplaar.pdf
L Semigran, H., A Linder, J., Gidengil, C., & Mehrotra, A. (2015). Evaluation of symptom checkers for self diagnosis and triage: audit study. Geraadpleegd van https://www.bmj.com/content/351/bmj.h3480.full
L Semigran, H., M Levine, D., & Nundy, S. (2016, 1 december). Comparison of Physician and Computer Diagnostic Accuracy. Geraadpleegd op 13 maart 2019, van https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2565684
Movir. (2012, 1 november). Onderzoek naar langdurige stressfactoren bij huisartsen. Geraadpleegd op 23 januari 2019, van https://movir.nl/arbeidsongeschiktheidsverzekering/huisarts/